Tinea Inguinalis: Ursachen, Symptome, Verlauf, Diagnose, Therapie
Wenn Sie in der Leistengegend eine Hautveränderung feststellen, die mit Rötungen, starkem Juckreiz und einer Abschuppung der Haut einher geht, kann es sich um eine Pilzerkrankung handeln. Die sogenannte Tinea inguinalis gehört zu den Dermatophytosen. Dieser Begriff bezeichnet Pilzinfektionen der Haut und der Nägel, die durch verschiedene Pilze verursacht werden und an unterschiedlichen Stellen am Körper auftreten können. Wenn die Erkrankung in der Leistenbeuge, in den Hautfalten der Intimregion und/oder an den Innenseiten der Oberschenkel auftritt, spricht der Facharzt von einer Tinea inguinalis. Dr. Benjamin Durani, Hautfacharzt aus Heidelberg, ist Experte für Hauterkrankungen. Er erklärt, dass die Tinea inguinalis unangenehm und teilweise schmerzhaft ist, aber grundsätzlich ungefährlich und gut behandelbar.
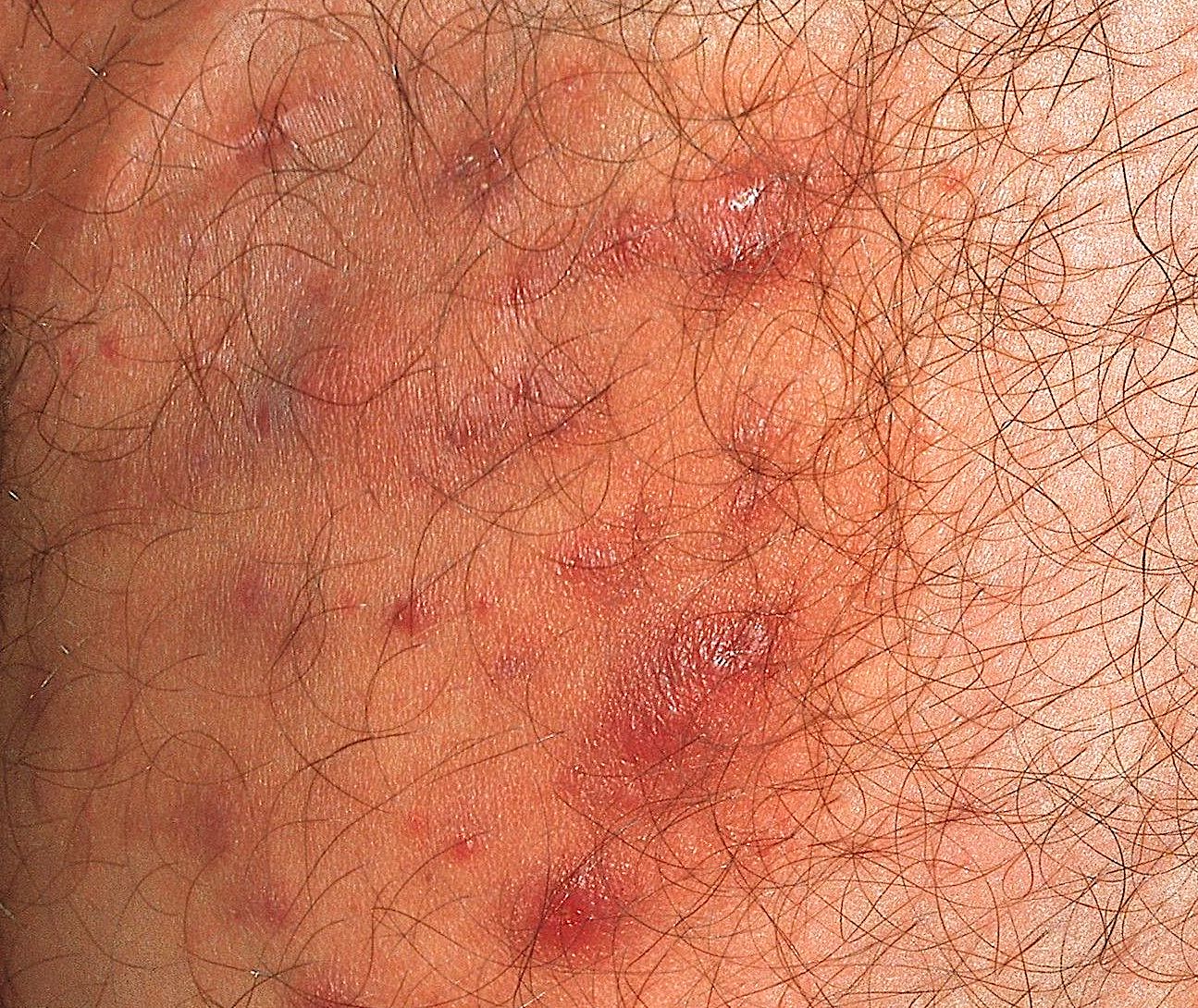
Tinea Inguinalis auf der Haut im Leistenbereich.
Inhalt:
↓ Ursachen
↓ Symptome
↓ Verlauf
↓ Therapie
Die Ursachen einer Tinea inguinalis
Unterschiedliche Pilze sind die Auslöser für die Hauterkrankung. Dabei kann es sich um die Fadenpilze Epidermophyton, Microsporum und Trichophyton handeln. Es ist möglich, dass ein Pilzbefall vorliegt, ohne dass die Erkrankung ausbricht. Als Risikofaktor gilt beispielsweise, wenn das Immunsystem nicht intakt ist oder eine mangelhafte Blutversorgung in bestimmten Bereichen des Körpers vorliegt. Wer an Diabetes, Krebs oder einer HiV-Infektion erkrankt ist, hat ein wesentlich höheres Risiko. Doch auch andere Personengruppen können betroffen sein.
Generell ist die Pilzerkrankung in der Intimregion eher bei Männern als bei Frauen anzutreffen. Gefährdet sind Personen mit Übergewicht und Menschen, die stark schwitzen, vor allem dann, wenn die Haut in der Leistenbeuge eingezwängt wird. Deshalb sind beispielsweise enge Hosen und enge Unterwäsche Gründe, die den Ausbruch der Hautkrankheit fördern können. Sportler haben ebenfalls ein erhöhtes Risiko, außerdem ist das Auftreten in der heißen Jahreszeit wahrscheinlicher. Ein feuchtes Hautklima in der Intimregion trägt zum Ausbruch bei.
Eine weitere Ursache: Tinea inguinalis kann sich bilden, wenn an einer anderen Körperregion ein Pilzbefall vorliegt, Fußpilz ist hier eindeutig oft verantwortlich. Wer an Neurodermitis leidet, hat ebenfalls ein höheres Risiko, weil die Haut in diesem Fall ohnehin schon empfindlich ist. Im Gegensatz zu anderen Pilzerkrankungen wie Candidose betrifft eine Tinea nur die Haut und nicht das Blut oder die inneren Organe.
Welche Symptome zeigt eine Tinea inguinalis?
Der Hautausschlag tritt bevorzugt in den Hautfalten der Genitalregion auf. Die Infektion kann sich bis zum inneren Oberschenkel ausbreiten und beidseitig auftreten. Bei Männern ist selten auch der Hodensack betroffen. Eine Tinea inguinalisführt zu einer Rötung der Haut. Der Ausschlag ist schuppig und relativ scharf abgegrenzt. Gleichzeitig entsteht ein starker Juckreiz. In schwereren Fällen empfinden die betroffenen Personen die Hauterkrankung als schmerzhaft.
Ist eine Tinea inguinalis ansteckend?
Zum unangenehmen Gefühl einer Hautinfektion in der Intimregion kommt die Sorge, ob die Erkrankung ansteckend ist. Pilzsporen sind extrem überlebensfähig und breiten sich auf vielfache Art und Weise aus. Körperkontakt kann zu einer Übertragung führen, aber auch Handtücher und Toilettensitze gelten als Medium für eine Weiterverbreitung. Allerdings führt längst nicht jeder Pilzbefall zu einem Ausbruch der Pilzerkrankung. Menschen mit einer intakten Hautbarriere und einem gesunden Immunsystem sind meist nicht gefährdet. Zudem kann man mit einer sorgfältigen Hygiene bei der Wäschepflege und im Haushalt die Ausbreitung verhindern.
Die Diagnose einer Tinea inguinalis
Der Facharzt kann meist bereits nach einer optischen Begutachtung feststellen, ob es sich um eine Tinea inguinalis handelt. Für eine gesicherte Diagnose wird eine Hautabschabung gemacht und unter dem Mikroskop untersucht. Auch die Befragung der Patienten über die auftretenden Symptome und die Lebensweise gibt Aufschluss. Wenn Sie den Verdacht haben, an einer Pilzerkrankung der Haut in der Intimregion zu leiden, können Sie über unsere Startseite fachlichen Rat einholen. Dazu brauchen Sie nur anonyme Fotos und Beschreibungen hochzuladen. Die Beratung erfolgt absolut diskret und seriös. Sie erhalten Tipps für die Behandlung und können in vielen Fällen auf den Arztbesuch verzichten.
Der Verlauf einer Tinea inguinalis
Unbehandelt kann sich die Tinea inguinalis weiter ausbreiten. Juckreiz, Spannungsgefühle und Schmerzen nehmen zu. Teilweise kann die Haut an den betroffenen Stellen einreißen. Der Ausschlag zeigt sich nicht nur in den Hautfalten, sondern kann die Innenseiten der Oberschenkel, den Hodensack, das Gesäß und die Afterregion erreichen. Ein Abheilen ohne Medikamente ist möglich, aber langwierig. Zudem kann eine unbehandelte Pilzerkrankung immer wieder ausbrechen.
Deshalb ist es sinnvoll, bereits im Anfangsstadium ärztlichen Rat einzuholen und dementsprechend zu handeln. Ein wichtiger Punkt ist auch die Vorbeugung: Wenn die Hautregion in der Leistenbeuge trocken ist, haben Pilze wesentlich weniger Gelegenheit, sich auszubreiten. Ein feuchtwarmes Klima, eng sitzende Kleidungsstücke und mangelnde Hygiene sind dagegen nicht nur Auslöser, sondern verringern auch die Heilungschancen.
Welche Therapie ist bei Tinea inguinalis hilfreich?
Eine Tinea inguinalis wird mit Antipilz-Medikamenten behandelt. Bei einem leichten Verlauf oder wenn bereits im Anfangsstadium reagiert wird, reicht eine äußerliche Behandlung in den meisten Fällen aus. Infrage kommen pilzhemmende Cremes oder Lotionen. Die Wirkstoffe sind beispielsweise Clotrimazol, Miconazol, Naftifin oder Ketoconazol. Bei sehr starkem Juckreiz kann der Dermatologe für den Behandlungsbeginn Kombipräparate mit Cortison empfehlen.
Wenn die äußerliche Behandlung nicht zum gewünschten Erfolg führt, kann der Arzt Antimykotika in Tablettenform zur Einnahme verordnen. Die Therapie sollte in jedem Fall nach Vorschrift durchgeführt werden, bis zum vollständigen Verschwinden der Pilzinfektion und zur Sicherheit noch eine Woche nach dem Abheilen. Die Behandlungsdauer beträgt durchschnittlich vier bis fünf Wochen.
Als Medikamente für die orale Einnahme eignen sich Antimykotika mit den Wirkstoffen Itraconazol oder Terbinafin. Die Tabletteneinnahme wird hauptsächlich dann verordnet, wenn die Tinea inguinalis sehr großflächig ist oder wenn die Pilzinfektion Entzündungen verursacht.
Wenn die Erkrankung sehr aggressiv ist, kann der Arzt zusätzlich Antibiotika verordnen. Die Wirkstoffe Erythromycin und Clindamycin sind erfolgreich bei der Behandlung von Tinea inguinalis.
Wie bei allen Medikamenten muss auf Wechselwirkungen geachtet werden. Rezeptpflichtige Antimykotika können die Leberfunktion beeinträchtigen. Bei einer langen Behandlungsdauer sollten deshalb regelmäßig die Leberwerte kontrolliert werden. Wer zusätzlich säureneutralisierende Mittel einnehmen muss (zum Beispiel Medikamente mit dem Wirkstoff Omeprazol), hat bei den Antipilzmitteln möglicherweise eine geringere Aufnahme und Wirksamkeit. Bei der Einnahme blutverdünnender Medikamente wie Marcumar kann die Wirkung des Blutverdünners herabgesetzt werden. Als Nebenwirkungen von Antimykotika in Tablettenform werden gelegentlich Magenverstimmungen beobachtet.
Maßnahmen, die Sie selbst treffen können
Hygiene ist bei Pilzerkrankungen wie Tinea inguinalis sehr wichtig. Halten Sie die betroffenen Hautbereiche unbedingt sauber und trocken. Reinigende Produkte wie Duschgels sollten pH-neutral, möglichst sanft und ohne Duftstoffe sein. So belasten Sie die Haut nicht zusätzlich. Achten Sie auf Kleidung und Wäsche, die genug Luft an die Haut lässt und nicht zu eng anliegt. Baumwolle ist besser als synthetische Fasern, damit die Haut trocken bleibt. Unterwäsche und Handtücher sollten, wenn möglich, bei 95 Grad gewaschen werden, damit die Pilzsporen zuverlässig abgetötet werden.